您是否担心胃肠道肿瘤必须开刀?现在,一种颠覆性的微创技术带来了新希望!今天,我们就来深入揭秘内镜黏膜下剥离术(ESD),看看它如何成为对抗消化道早癌的“隐形手术刀”。
内镜黏膜下剥离术(ESD)是一种前沿的微创治疗技术,专攻胃肠道早癌及癌前病变。它通过内镜导入高频电刀等专用器械,将病灶从黏膜下层完整剥离,既能实现根治效果,又可最大限度保留器官功能,避免了传统外科手术的巨大创伤。

一、ESD的颠覆性优势
ESD技术实现了对表浅病变的治愈性切除,在完整切除肿瘤的同时,守护了您的消化道结构和生活质量。
相比传统的内镜下黏膜切除术(EMR),ESD能对直径超过2厘米的大病灶进行整块切除,杜绝分片切除导致的残留与复发。
整块切除为后续精准的病理分析奠定了基础,是判断是否根治的关键。
无论病灶大小、位置或是否纤维化,ESD大多能应对,但同时也对医生技术提出更高要求,手术时间较长,并伴随出血、穿孔等风险。

它的核心亮点包括:
1. 创伤极小,不改变消化道解剖结构,规避了大开腹手术的风险与术后并发症;
2. 患者可耐受多部位、多次治疗,适用性更广;
3. 提供完整的病理标本,助力精准诊断与后续治疗;
4. 对大面积、不规则或伴溃疡的肿瘤,完整切除率超96%,大幅降低复发;
5. 临床数据亮眼:
胃早癌的整块切除率高达92%~97%,完整切除率达73.6%~94.7%,5年总生存率96.2%~97.1%,疾病生存率可达100%。食管ESD整块切除率90%~100%,完整切除率87.9%~97.4%;对于不同浸润深度病变,5年生存率分别为100%和85%。结直肠ESD整块切除率和治愈性切除率分别为82.8%和75.5%。
ESD是一种经济、安全、高效的消化道浅表病变解决方案。

二、ESD的适应证:精准锁定目标
1.消化道巨大平坦息肉
直径大于2 cm的宽基或无蒂息肉,是ESD的绝佳用武之地。
2. 胃肠道早癌
ESD已成为治疗早期消化道肿瘤的利器,尤其适用于无淋巴结转移的病例。在日本,它更是上消化道早癌内镜切除的金标准。
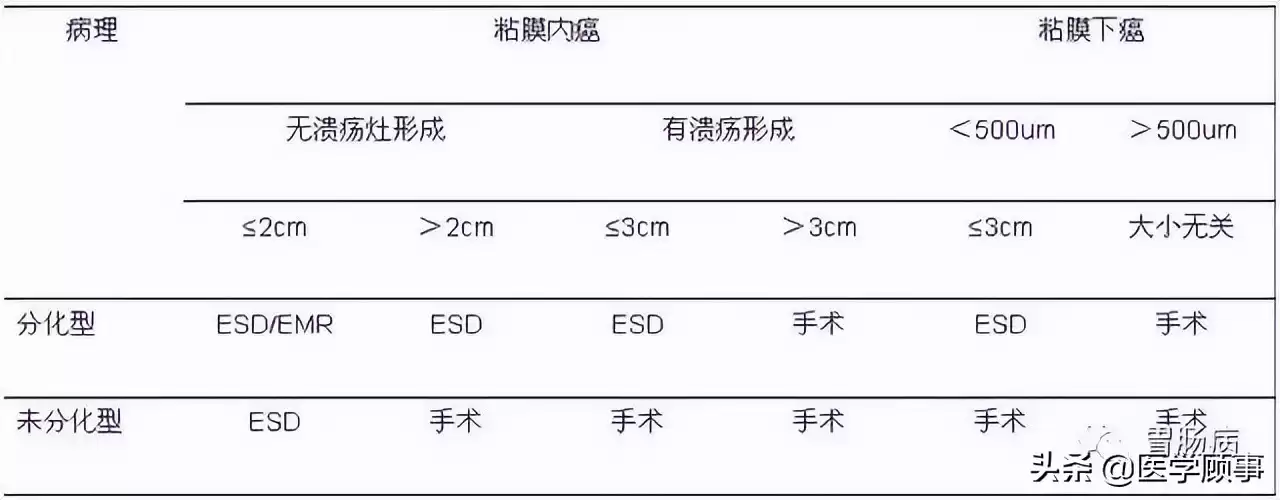
目前ESD治疗早期胃癌的适应证主要包括:
(1)分化型黏膜内癌,无溃疡;
(2)伴溃疡的分化型黏膜内癌,直径<30mm;
(3)浸润至黏膜下浅层(sm1)的分化型腺癌,无溃疡、无转移,直径<30mm;
(4)无溃疡的低分化型黏膜内癌,直径<20mm。
对于高龄、体弱或疑有转移的黏膜下癌,也可作为相对适应证。
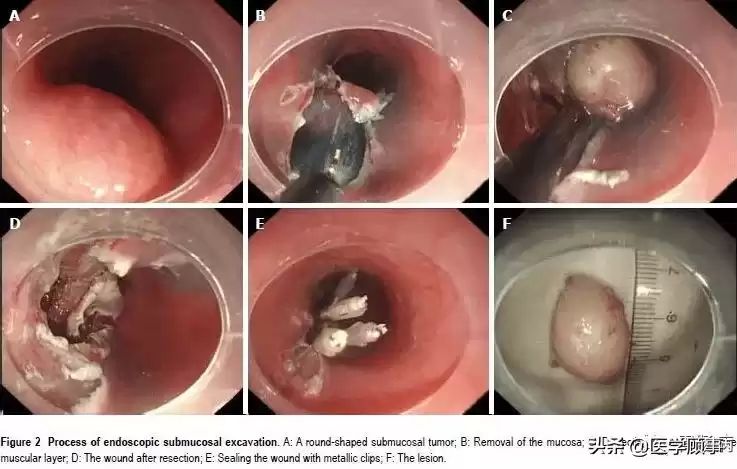
3. 消化道黏膜下肿瘤
包括平滑肌瘤、间质瘤、脂肪瘤等,直径>2 cm的黏膜下隆起通常建议ESD治疗。
表1 胃癌ESD治疗的适应证

上图:食管病变ESD适应证
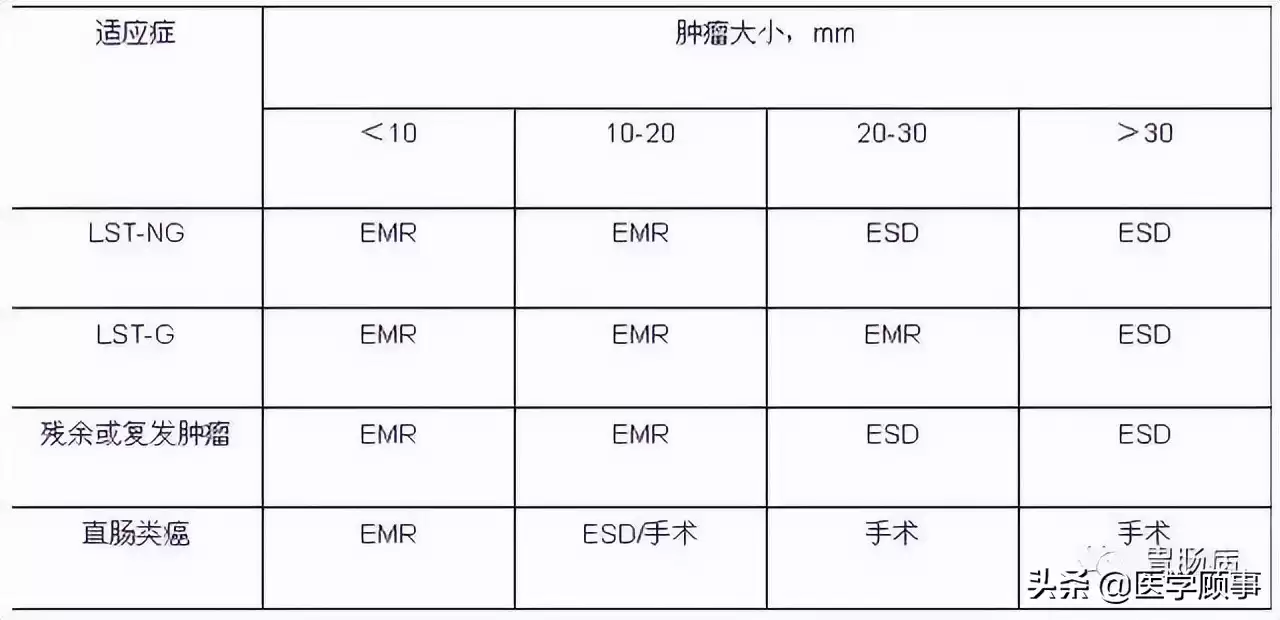
表2 结直肠病变 ESD 适应证

三、ESD的禁忌证:这些情况需谨慎
1. 病变注射后无隆起,提示肿瘤可能已浸润深部肌层,ESD风险高;
2. 正在服用抗凝药或有凝血功能障碍者,必须纠正凝血功能后方可考虑;
3. 手术复杂耗时,通常需在全麻气管插管下进行,以确保患者安全与操作顺畅。

四、ESD的精密准备:工欲善其事,必先利其器
1.ESD的常用物品
常用物品:
高清治疗内镜、高频电发生器、各式电刀(如针刀、IT刀、钩刀)、圈套器、透明帽、热活检钳、氩气刀、金属钛夹、注水泵等。
常用黏膜下注射液:
生理盐水、高渗葡萄糖、甘油果糖、透明质酸盐、肾上腺素稀释液等,用于抬起病灶,创造安全剥离空间。
2.ESD的术前准备
严格评估患者状况,排查心肺疾病、药物过敏史,完成血常规、凝血、心电图等检查。充分沟通,消除患者恐惧,树立信心。术前12小时禁食,做好胃肠道准备。
五、ESD的核心步骤:一场精细的腔内“拆弹”
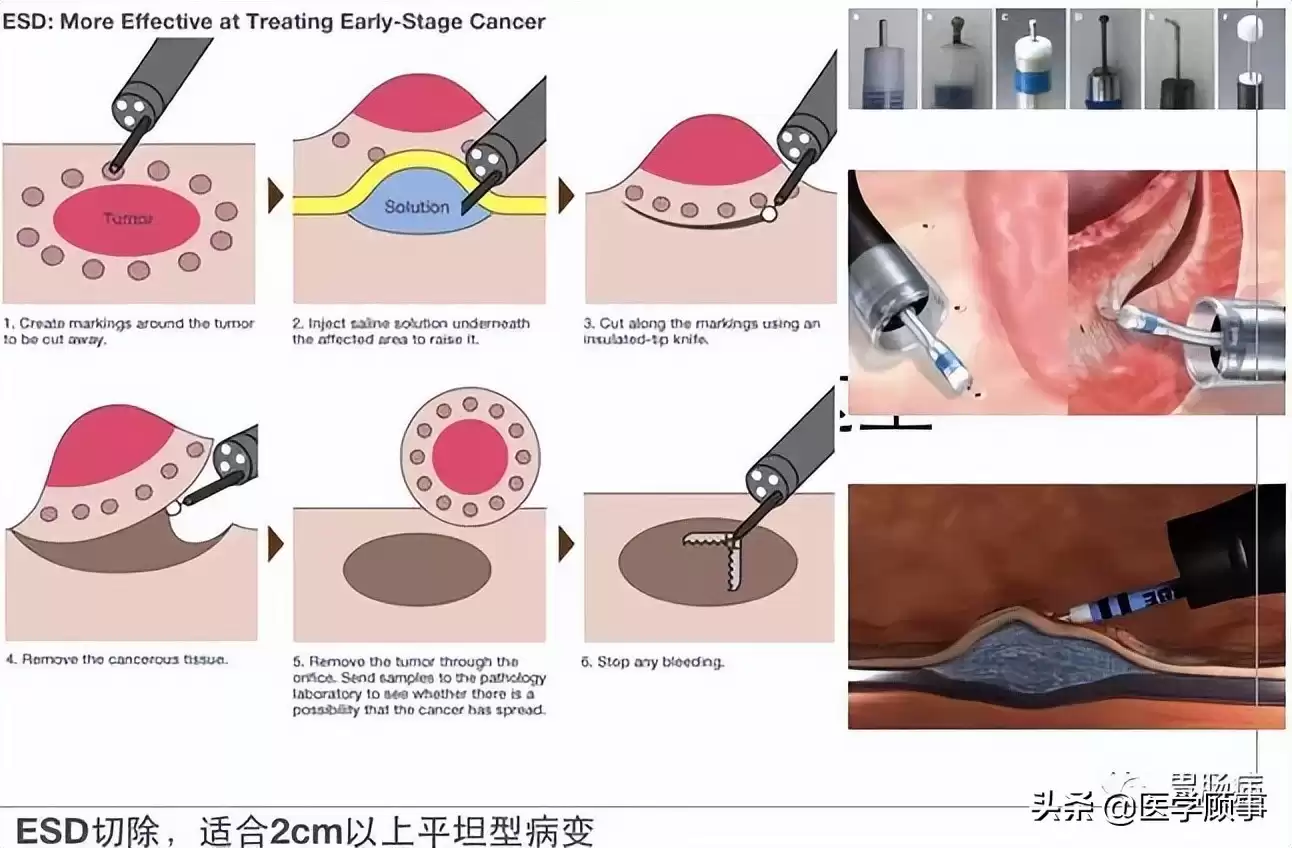
基本步骤如下图所示:
下面我们一步步拆解:
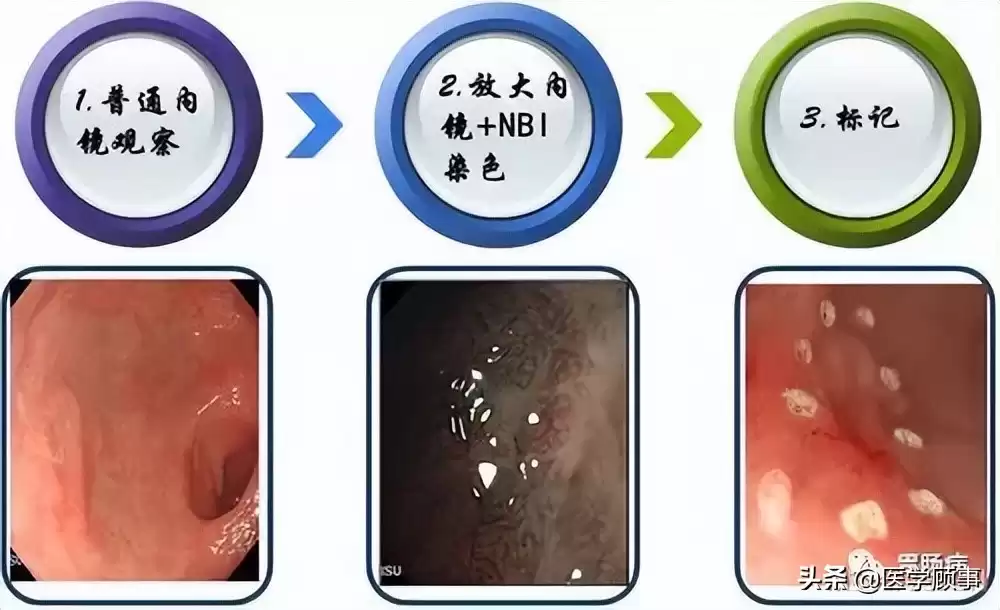
1.标记:
用针形刀或APC在病灶边缘外0.5~1.0厘米精准电凝标记,划出“安全边界”。
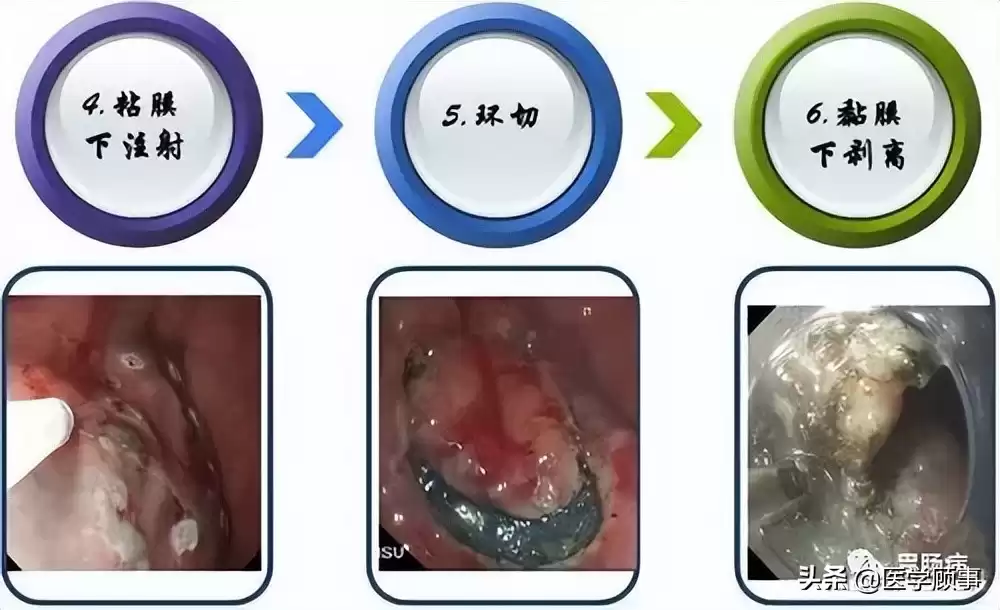
2.抬起:
在标记点外侧多点注射,使病灶明显隆起,与下层分离,如同制造一个安全的“操作平台”。注射顺序依部位而定。
3.切缘:
沿标记点切开黏膜,过程中随时应对出血,电凝或热钳止血是关键。切开过深可能穿孔,可用金属夹及时夹闭。
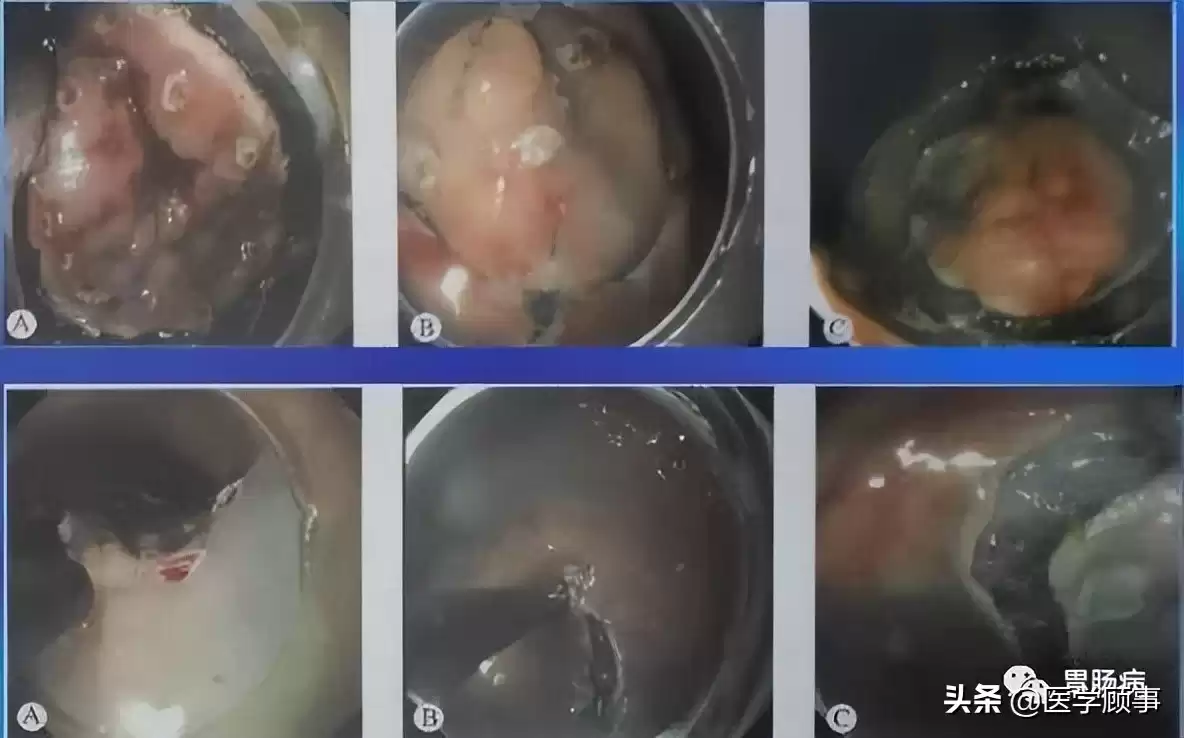
4.剥离:
用IT刀或HOOK刀在黏膜下层精细剥离,完整切除病灶,送病理检查,这是决定手术成败的核心环节。
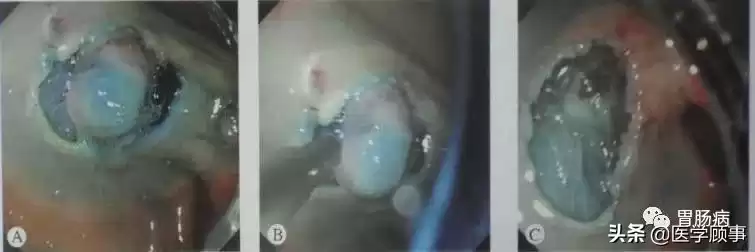
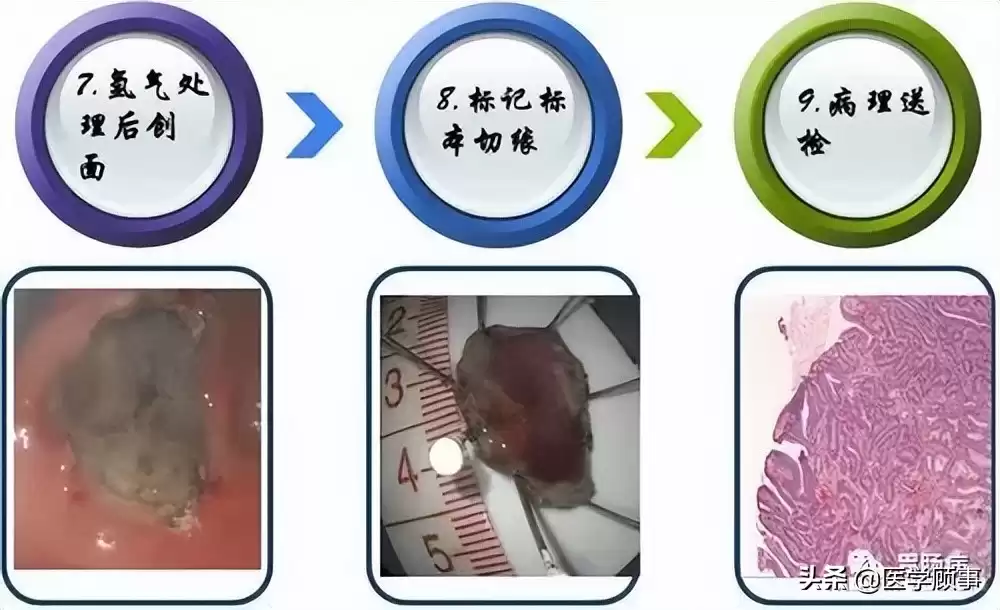
5.创面处理:
切除后彻底处理创面,止血、必要时用金属夹闭合较大或较深创面,严防术后穿孔。术后严格禁食,辅以抑酸、抗炎等药物,通常8周左右创面可愈合,并需定期内镜复查。
患者术后严格禁食,给予抑酸、抗炎、止血和保护黏膜等药物,逐步开放饮食。一般经过8周的质子泵抑制剂治疗,术后较大的创面基本能愈合。术后定期内镜随访可了解创面愈合程度及病灶有无复发等情况。
六、ESD的并发症应对:知己知彼,从容应对
1.出血
术中或术后24小时内多见。充分的黏膜下注射是预防关键。少量渗血可冲洗或电凝,大血管用热活检钳或金属夹。术后常规使用质子泵抑制剂,有效降低迟发出血风险。
2.穿孔
小穿孔可用金属夹夹闭并保守治疗;大穿孔或合并出血,可能需腹腔镜或外科手术。保持视野清晰是避免穿孔的重中之重。
3.狭窄
多见于食管ESD术后,与切除范围相关。环周切除后狭窄率近100%。可用激素预防,必要时行扩张治疗。

七、ESD的术后护理:精心照护,加速康复
1. 密切监测患者复苏情况,做好交接;
2. 病理标本立即送检;
3. 术后卧床24小时,观察有无腹痛、便血等异常;
4. 禁食2-3天后逐步过渡到流质、半流质饮食,避免辛辣粗糙食物;
5. 金属夹会自行脱落,无需担心。创面形成溃疡,约1-2个月愈合,务必定期复查;
6. 高危病理类型需密切随访:术后3、6、12个月及之后每年复查内镜,必要时结合CT。

八、给患者的关键提醒:主动参与,守护健康

相关问答
esd最基本和常用的技术有?
静电放电(ESD)理论研究的已经相当成熟,为了模拟分析静电事件,前人设计了很多静电放电模型。常见的静电模型有:人体模型(HBM),带电器件模型,场感应模型...静...
消化道健康不容忽视!如果您有胃肠不适或属于高危人群,请立即咨询专业医生,评估ESD适应证。早诊早治,是战胜疾病的关键一步!
